Non hai ninguén que nunca escoitou a palabra "hemorróidas". É utilizado por todos e todas, incluso aqueles que non teñen nada que ver coa medicina.
O termo hemorróidas en si provén de dúas palabras gregas: "dobladillo" (“Sangue”) e "rhoos" ("sangrado")
O concepto é ambiguo porque non todo o sangrado é o resultado das hemorróidas e as hemorróidas non sempre causan sangue. Neste caso, o termo máis amplo "hemorróidas" inclúe o termo "hemorróidas" - inchazo, inchazo que ocorre co estrés.
Descrición do problema
As hemorróidas son formacións anais especiais que están situadas debaixo do recto. A súa estrutura é unha rede de vasos venosos. Localízanse dentro e fóra da membrana mucosa. A localización destas formacións distingue hemorróidas internas e externas.
Estes plexos en si mesmos cumpren unha función protectora: protexen o recto da incontinencia de feces líquidas e gases e tamén pechan completamente a canle anal. Segundo as estatísticas, o 20% dos adultos padecen esta enfermidade. E precisamente esta enfermidade é o motivo para ver a un especialista.

Que contribúe á aparición e desenvolvemento da enfermidade?
As hemorróidas normalmente só funcionan co ligamento de Parkes. A actividade física pesada ou prolongada pode provocar que estes ligamentos se rompan. Cando a integridade dos ligamentos está danada, as hemorróidas enchense de sangue. O resultado é a súa perda e sangrado.
As veas que aseguran o fluxo sanguíneo normal da membrana mucosa están comprimidas. O sangue comeza a estancarse.
Factores que provocan o desenvolvemento de hemorróidas
A patoloxía en si non xurde por si mesma. A súa aparición e desenvolvemento están influenciados por varios factores:
- Factor hereditario (no nó e veas hemorróidas non hai válvulas que aseguren a saída de sangue).
- Aumento da presión no sistema venoso.
- Problemas intestinais (estreñimiento, diarrea), uso frecuente do baño.
- Embarazo, parto, empeoramento do cadro clínico.
- Estilo de vida sedentario, de pé durante longos períodos de tempo.
- Algúns deportes e profesións.
- Características da dieta (alcol, alimentos picantes). Non obstante, isto contribúe ao agravamento máis que ao desenvolvemento.
Preste atención! Aínda que haxa sangrado pola canle anal, non se pode chamar hemorróidas. Para confirmar o diagnóstico, son necesarios exames e exames do recto:
- Colonoscopia.
- Anoscopia.
- Sigmoidoscopia.
O sangrado e os nódulos poden ocorrer tanto con inflamación intestinal como con tumores malignos.
Hemorróidas: síntomas e clasificación
Localización dos nodos:
- Ao aire libre.
- Interior.
- Mixto.
Primeira ollada - Expansión dos vasos venosos por debaixo da liña dentada do recto. Este tipo caracterízase por manifestacións edematosas e molestias no recto. Este tipo de patoloxía caracterízase por unha dor intensa.
Segundo tipo - Expansión das propias hemorróidas, que están situadas debaixo da liña. As hemorróidas clasifícanse nos graos 1, 2, 3 e 4 (a gravidade da enfermidade depende da gravidade dos bultos). Tamén hai hemorróidas agudas e crónicas debido á mesma enfermidade.
Hemorróidas crónicas
Cadro clínico:
- O sangue sae regularmente do ano.
- Perda de plexo no interior da membrana mucosa.
- Coceira e ardor no ano.
- Descarga do recto.
Síntomas de hemorróidas crónicas
hemorraxia intestinal
Este é o síntoma máis común desta enfermidade e ocorre no 10% dos pacientes. Segundo as estatísticas, a enfermidade ocorre con máis frecuencia durante os movementos intestinais. As manifestacións poden ser intensas ou pouco intensas e son de carácter episódico. A cor da descarga é escarlata, en forma de "salpicaduras" (prodúcese ao coar) ou ao final do baleirado (en forma de gotas). Se aínda hai sangue no ano despois do último movemento intestinal, sairá escuro ou coagularase a próxima vez.
O 70-80% dos casos son manifestacións clínicas de hemorróidas. O estreñimiento e a diarrea, o consumo de alcohol, a comida picante e a actividade física vigorosa tamén provocan hemorraxias. O resultado é a aparición de anemia.
O sangrado anal non sempre é un sinal desta enfermidade. Tamén pode ocorrer con outras enfermidades intestinais. Se ocorre en persoas maiores de 40-45 anos, definitivamente deberías consultar un médico. Aínda que se produza en persoas con predisposición ao cancro, é necesaria unha visita ao médico.
Que enfermidades poden causar hemorraxias:
- Diverticulose do colon.
- enfermidade de Crohn.
- Neoplasia maligna do recto.
- Pólipos intestinais.
Se notas secreción do ano, consulta a un proctólogo e realiza os exames necesarios do recto e do colon.
Abombamento dos plexos venosos
Este síntoma ocorre na fase a longo prazo da enfermidade. Primeiro ocorre cando os intestinos están baleiros. Ademais, o síntoma ocorre durante o estrés. Se a patoloxía é aguda, o prolapso ocorre sen esforzo. Os plexos axústanse de forma independente en 2 etapas. Na etapa 3, redúcense manualmente debido ao ton reducido dos músculos anais. Na etapa 4 fallan por completo.
dor anal
O sangrado non é a única razón pola que a xente ve a un especialista. E estas non son necesariamente hemorróidas. Na fase aguda da enfermidade, pode ocorrer dor no ano. Motivos:
- Estrinximento.
- Viaxes frecuentes ao baño.
- Fisura anal.
- Trombose dos ganglios.
Se se trata incorrectamente, a fisura anal vólvese crónica.
secreción intestinal
A natureza da descarga nesta enfermidade é acuosa ou mucosa. Xorden como resultado da perda episódica de nódulos. Se está sangrando, busque secreción mucosa. A maioría das veces ocorren cando prolapso de bultos ou membranas mucosas. Outras causas son as neoplasias (pólipos vellosos, tumores).
Coceira no ano
Estes síntomas, como coceira no ano e molestias anales, ocorren cando o colon está disfuncional. Adoitan ocorrer nunha fase tardía da enfermidade.
Clasificación
1 fase - Os plexos venosos non caen. Cor escarlata do sangue secretado.
2 fases - Os ganglios prolapsados estableceranse por si mesmos (con ou sen hemorraxia).
3 fases - Os nodos fallan esporádicamente e configúranse manualmente.
4 fases - Os neoplexos e a mucosa rectal comezan a desprenderse constantemente. A redución manual faise imposible.
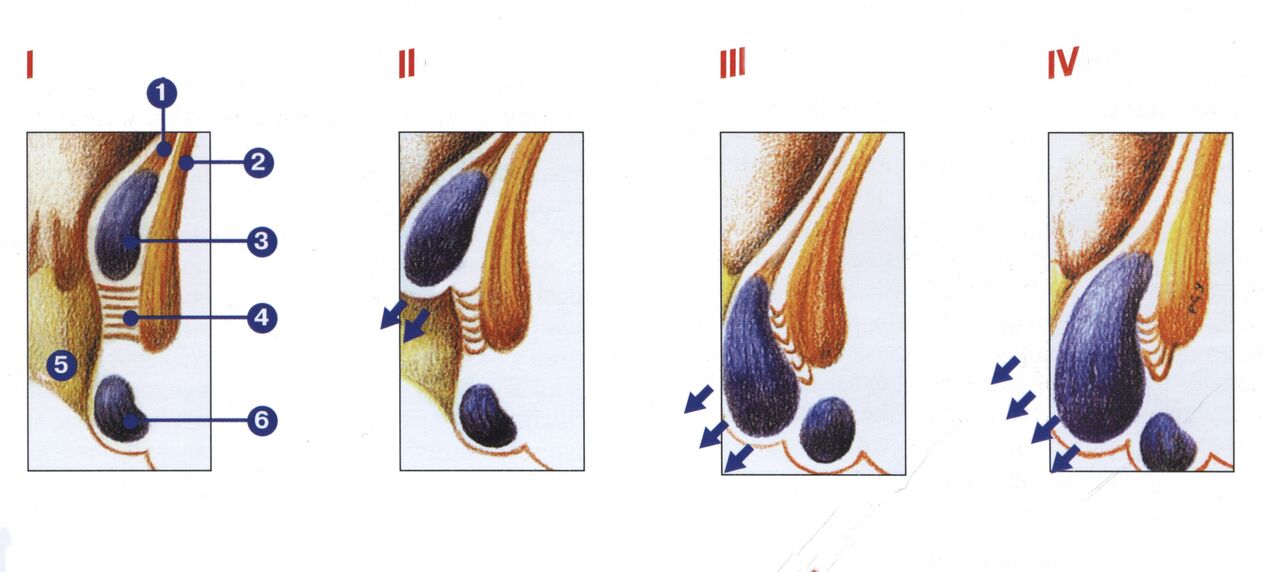
Hemorróidas agudas
Adoita ocorrer durante unha exacerbación na fase crónica. As manifestacións máis comúns:
- Ganglios externos coa aparición de trombose.
- Protrusión do plexo trombosado interno.
Cando se produce a trombose, os ganglios fanse máis densos e agrandan. A dor intensa ocorre na zona anal.
Tratamento das hemorróidas agudas
Na fase de trombose, é posible a trombectomía (eliminación do nó trombosado e eliminación do coágulo de sangue). A operación realízase baixo anestesia local. Duración - varios minutos. Despois da operación, a dor comeza a diminuír inmediatamente.
Cando as hemorróidas internas prolapsan, prodúcense inchazo e inflamación. A cirurxía está contraindicada debido a posibles complicacións. Terapia:
- Uso de pomadas e supositorios.
- pílulas.
Se os síntomas se notan a tempo, a duración da fase aguda redúcese a unha semana. Se a patoloxía non se trata durante moito tempo, pode ocorrer unha inflamación purulenta.
3 fases da enfermidade no curso agudo
- A aparición de coágulos de sangue no plexo venoso interno e externo. Non hai inflamación.
- A presenza de coágulos de sangue nos ganglios con inflamación.
- No contexto dos síntomas anteriores, desenvólvese a inflamación do tecido subcutáneo. Prodúcense complicacións - sangrado, inflamación purulenta.
Como tratar as hemorróidas na fase crónica?
As hemorróidas son unha condición grave, desagradable, pero tratable. Hai métodos de tratamento suficientes para eliminalo. O sistema de tratamento está en constante mellora. Sen dúbida, cada método ten vantaxes e desvantaxes. E aplícanse dependendo da fase. Os seguintes factores inflúen no uso dunha determinada técnica:
- Curso da enfermidade.
- A natureza da descarga.
- Idade do paciente.
- Frecuencia do sangrado.
A dificultade é que moitos métodos están baseados nas mesmas indicacións de tratamento e elixir o método óptimo faise difícil. Neste caso, cómpre combinar os métodos necesarios. Segundo a clasificación, hai 3 tipos de tratamento:
- Conservador.
- Minimamente invasivo.
- Listo para funcionar.
Hemorroides I grado
Prolapso de nódulos con ou sen sangrado:
- Normalización obrigatoria da dieta (alta en fibra).
- Tomar medicamentos que reducen a inflamación e a dilatación dos vasos venosos.
- Supositorios rectales, pomadas para uso externo en caso de exacerbación.
Hemorroides de II grado
Autoredución de nodos caídos:
- Fixación das hemorróidas cun anel de látex.
- Introdución de axentes esclerosantes.
- Ligadura das arterias que levan o sangue aos ganglios inflamados.
- Electrocoagulación.
- Eliminación de nodos externos e internos.
Hemorroides III. grao
Redución manual:
- Colocación de aneis de látex.
- Escleroterapia.
- Ligadura de arterias.
- Electrocoagulación.
- Escisión.
Hemorroides grado IV
Aliñación de nodos imposible: Eliminación dos nodos inflamados mediante un dispositivo especial.
Etapas do desenvolvemento das hemorróidas
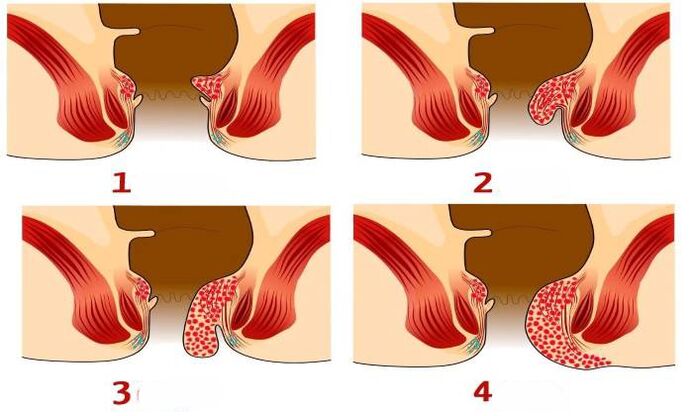
Non todos os métodos son axeitados para tratar as hemorróidas nun caso ou noutro. A decisión final está influenciada pola forma en que se conectan exactamente os plexos externos e internos. Se na patoloxía os ganglios predominantes son internos, pódese evitar a cirurxía. Os métodos descríbense anteriormente.
Antes de realizar un diagnóstico final, o paciente debe someterse a un exame completo. O primeiro que hai que facer é examinar o recto e o colon. En primeiro lugar, isto aplícase a pacientes maiores de 45 anos con predisposición hereditaria á oncoloxía, xa que as hemorróidas poden ter enfermidades concomitantes:
- Tumor maligno do recto.
- pólipos.
A elección dun ou outro método de tratamento tamén está influenciada polos síntomas (ou a gravidade), o tamaño dos nódulos e a natureza episódica.
Se os síntomas son leves e o prolapso é raro, é mellor escoller unha terapia conservadora. O primeiro e máis importante obxectivo é corrixir a dieta, eliminar o estreñimiento e a presión durante os movementos intestinais. A dieta debe conter auga suficiente, xa que o estreñimiento adoita ocorrer cando falta líquido, polo que os intestinos vense obrigados a succionalo das feces.
Para paliar esta condición, é importante:
- O principal compoñente da dieta é a fibra.
- Uso regular de laxantes.
- Prescribir fármacos flebotrópicos ao paciente.
A terapia conservadora úsase principalmente para as exacerbacións agudas da enfermidade. Outros tratamentos están contraindicados. Se a enfermidade está nas fases 1 e 2, outros métodos tamén están contraindicados. O que se inclúe no tratamento conservador:
- Dieta especial.
- Medicamentos laxantes.
- Supositorios rectales, pomadas.
- Preparados con efectos flebotrópicos.
A dieta de cada paciente prescríbese individualmente. O obxectivo principal é normalizar os movementos intestinais. Un dos principais desencadenantes adoita ser o estreñimiento ou a diarrea. A dieta para esta enfermidade prohibe estrictamente:
- Picante.
- Salgado.
- Fritir.
- Alcol.
A diarrea require exames adicionais. Son os resultados das probas os que inflúen na corrección nutricional e do tratamento. Se o paciente é propenso ao estreñimiento, recoméndase unha dieta especial. A lista de produtos e máis detalles pódense atopar nunha área separada. Para un efecto laxante recomendamos:
- Damasco seco.
- Ameixas.
- Damasco seco.
- Figs
Se a dieta non elimina o efecto estancado nos intestinos, comeza o uso de laxantes. Agora non será difícil atopalos: só tes que ir a unha farmacia e preguntar. Non debes tomalos sós. A dosificación e a marca do medicamento dependen dos seguintes factores:
- Características individuais do corpo.
- Enfermidades concomitantes.
- Idade.
- Decisións do doutor.
Ata o tratamento final, o médico prescribe ao paciente 1 colher de sopa. l. Aceite de vaselina (2-3 veces ao día).
O principal no tratamento de patoloxías
Non obstante, lembre que ningún ungüento ou outro medicamento pode eliminar completamente o problema. Só eliminan temporalmente os síntomas e nada máis. Se o plexo venoso prolapso regularmente, a terapia conservadora é ineficaz: só os métodos de tratamento radicais poden axudar.
Tamén se teñen en conta certos factores ao prescribir formas de dosificación do medicamento. Por exemplo, os supositorios rectais non son axeitados para pacientes con síndrome de dor severa. Neste caso, é preferible a pomada. Nalgúns casos as combinacións son aceptables.
Non é necesario enumerar a lista completa de medicamentos para esta patoloxía, xa que é moi extensa. Os factores decisivos son as características individuais do corpo e as queixas persoais do paciente.
O que inflúe na elección de ungüentos ou supositorios:
- Hemorróidas agudas con trombose.
- Inflamación.
Nesta situación, prescríbense anestésicos e medicamentos antiinflamatorios que alivian o inchazo. É necesario tomar tales medicamentos durante un período de tempo determinado, xa que conteñen hormonas e antiinflamatorios non esteroides.
O requisito previo para a terapia farmacolóxica é o uso de fármacos flebotrópicos.
Tratamento minimamente invasivo
Escleroterapia
Este é un método no que se inxecta unha solución especial, un esclerosante, na zona das hemorróidas. Se se usa correctamente, a manipulación non causa dor. Non se usa anestesia local. A duración máxima é de 10 minutos. Non é necesaria a hospitalización. Despois do procedemento, pode continuar co mesmo estilo de vida. Pode haber molestias no ano durante dous días. Este método úsase para patoloxías na fase crónica (sárase sangue, os plexos non sobresaen). Este método úsase raramente porque a manipulación é bastante complexa e a necrose da membrana mucosa é posible coa administración adecuada do medicamento. Como regra xeral, o período de descanso despois da manipulación é duns 3-7 anos.
Coagulación infravermella
Método que consiste en expoñer áreas inflamadas a radiación infravermella. Coa súa axuda, o tecido hemorroidal comeza a morrer gradualmente. Despois das manipulacións, podes manter o teu estilo de vida anterior. A dor pode ocorrer durante dous días. O método AI úsase nas etapas 1 e 2 da patoloxía, onde o tamaño das áreas é pequeno. O período de descanso é de 3-7 anos, sen complicacións graves.
Fixación con aneis de látex
Este procedemento é o máis común entre todos os outros métodos. As súas vantaxes:
- Baixo custo.
- Amplo abano de indicacións.
- Sen risco de complicacións.
A idea é que se aplique un anel de látex á zona. Isto faise cun ligador. Debido á presión do anel, comeza a morrer e a ser rexeitado. A manipulación é rápida de realizar (3-5 minutos), sen complicacións e practicamente indolora. Despois da ligadura, podes continuar co teu estilo de vida actual. A dor pode ocorrer durante dous días. O método de ligadura está indicado nas fases 1-3 da patoloxía. Case non hai complicacións. Ás veces, o sangrado ocorre cando o anel se desprende. A desvantaxe do procedemento é que só se elimina unha área nunha sesión. a seguinte manipulación só é posible despois dunhas semanas.
Ligadura de arterias
O método de ligadura proximal permite localizar e ligar todas as arterias que irrigan as áreas inflamadas. Este método usa anestesia local. O procedemento realízase mediante un anoscopio cun sensor de ultrasóns. Ao conectar as arterias, as áreas inflamadas desaparecen. O procedemento dura aproximadamente media hora. Case non hai sensacións dolorosas. Posible dor durante dous días e aumento da temperatura. Podes vivir o mesmo estilo de vida. Este método úsase en todas as fases da patoloxía.
Vantaxes:
- Sen morte de tecidos.
- Tempo de rehabilitación reducido.
- Procesando á vez.
- Período de paz máis longo (5-10 anos).
Desvantaxes:
- O procedemento é máis longo en comparación con outros.
- Sensacións dolorosas.
- Custos elevados.
Intervención cirúrxica
Operación Milligan-Morgan
Neste procedemento cirúrxico, elimínanse as inflamacións externas e internas e despois se vendan. Úsase en todas as fases da enfermidade.Matiz:
- Anestesia xeral.
- A necesidade de hospitalización de 3 a 5 días.
- Redución do rendemento durante 10-15 días.
- Período de recuperación longo - aproximadamente 1 mes.
- A duración da manipulación é de aproximadamente media hora.
As vantaxes son que este é o único e radical método de terapia. O período de inactividade dura ata 12 anos; As recaídas repetidas só son posibles no 15-30% dos casos. Desvantaxes: sensacións dolorosas durante 2-4 días. Debe tomar analxésicos. O período de recuperación é longo e hai cicatrices e ton reducido do esfínter anal.
Método do profesor Longo
Este método consiste en cortar o revestimento rectal. Isto faise usando unha grapadora especial. As áreas perden a súa capacidade de abultarse e o fluxo sanguíneo diminúe. Indicado en patoloxías en todas as fases. Matiz:
- Anestesia xeral.
- Hospitalización nun hospital durante 2-4 días.
- O período de recuperación é de 3-5 días.
As vantaxes do procedemento son similares á hemorroidectomía, baixa intensidade da dor; A recuperación é rápida, non hai complicacións. A desvantaxe é que é caro (debido ao uso dunha grapadora).
Conclusión
Os métodos descritos anteriormente no artigo non son os únicos utilizados para tratar as hemorróidas. Tamén se utiliza a crioterapia. Non obstante, este método aínda non está tan estendido porque provoca incontinencia da descarga do ano e non se controla a profundidade do impacto.
O paciente ten dereito a decidir se vai ou non a un médico. Por suposto, paga a pena prestar atención á frecuencia do sangrado e da dor, xa que o sangrado frecuente leva á anemia. En caso contrario, as hemorróidas non son especialmente mortais. Non obstante, hai que ter en conta que canto antes vexa un médico, mellor. Isto axudarache a evitar tratamentos máis radicais e mellorará a túa vida.
Lembre que só un proctólogo pode axudar a resolver este problema. Se observas os seguintes signos:
- Sangrado anal regular.
- Coceira e ardor no ano.
- Se sente molestias e dor, póñase en contacto cun proctólogo inmediatamente. En ningún caso debes automedicarte!
























